はじめての投薬、うまくいかない…(飼い主さんの声)
「先生から“お口に1滴ずつ入れてください”と言われたけれど、どうしても怖くて…。セキセイインコのミドリは体重30g、私が少し強く抑えただけでドキッとしてしまいます。指先に薬を垂らしても飲んでくれない。スポイトを口に近づけると首を振って逃げて、夜には私の手を怖がるように…。このままじゃ、信頼関係まで壊してしまうのではないかと不安でした。」
小さな体の鳥にお薬を飲ませるのは、想像以上にむずかしいもの。大切なのは「正しい方法の選択」と「鳥と飼い主さん、どちらにも無理がないやり方」です。ここでは実際の相談内容をもとに、検査・診断・治療・予防の流れをコラムとしてまとめました。
検査:まずは「体調」と「投薬適性」を評価
ミドリちゃん(セキセイインコ、体重29.5g)は、来院時に以下を確認しました。
身体検査
脱水の有無、呼吸状態、口腔内、嗉嚢(しのう/食べ物を一時的にためる袋)
体重推移
前医処方後に40g→29g台へ減少していないかを確認
吐き気や嘔吐の既往
嘔吐がある場合は「直接投薬」を避ける判断材料になります
飼い主さんの保定(ほてい/鳥を安全に固定すること)スキル
安全に抑えられるか、鳥が極度に警戒していないか
行動・関係性
投薬後に手や薬を過度に恐れていないか
あわせて、誤嚥(ごえん/気管に液体が入ってしまうこと)リスクを評価します。鳥の気管は下顎の下に位置するため、スポイトやボトルの先端を口の奥に差し込むのは危険です。
診断:「投薬方法ミスマッチ」によるストレス・体重減少リスク
疾患そのものの管理に加え、「自宅投薬の方法」が合っていないことが問題を悪化させていました。具体的には、
・強い保定と口腔内への挿入で、鳥が手と薬を過度に恐れるようになっていた
・うまく飲めず、必要量が入らない日が続き、体重が減少傾向
・嘔吐気味の日があり、直接投与が不向きなタイミングがあった
このため、方法の切り替え(直接投薬→飲水投薬)と再トレーニングが必要と判断しました。
治療:鳥と人の“負担が少ない方法”を選ぶ
1) 直接投薬(口から1滴ずつ)を再評価
正しいやり方:首をやさしく支え、上嘴と下嘴の隙間に1滴だけ置く(奥に流し込まない)
向いているケース:保定が安定、嘔吐がない、鳥が飼い主さんの手を怖がらない場合
注意点:保定が不十分だと誤嚥・外傷・強いストレスの原因に。継続困難なら無理をしない
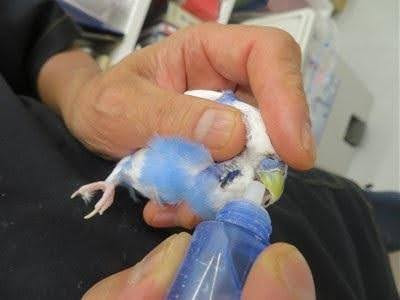
しかし自宅でこの方法を行うと鳥がオーナーを嫌うことになる場合もあります。(筆者飼育鳥で見本の写真撮影)
専門用語ミニ解説
保定=鳥を安全に動かないよう支えること。強すぎても弱すぎても危険。
誤嚥=薬や水が気管に入ること。咳や呼吸障害の原因になります。
2) 飲水投薬(お水に薬を混ぜる)
直接投与が難しいときの第一選択肢です。
当院の目安:
オカメインコ程度の体格…100mLの飲水に薬を混ぜる
セキセイインコ・文鳥…50mLの飲水に薬を混ぜる
体重の**約10%**を1日で飲めれば、必要量が入る設計
利点
投薬ストレスが少ない/嘔吐があっても実施可能
手や薬器具への嫌悪を助長しにくい
欠点と対処
味や色で飲水量が落ちることがある → 温度や光、容器を変えて試行
飲水量が日によってブレる → 体重と飲水記録で“入っている目安”を管理
水に溶けにくい薬は沈殿 → 規定回数で軽く攪拌
多頭飼育で分離がストレスに → 副作用が低い薬なら同居投与を検討(要獣医判断)
最重要の注意
飲水用に処方した原液(濃い設計)を、絶対に直接口へ入れないでください。
例:セキセイインコの処方では「1回1滴×1日2回の直接投薬量」と「50mLの飲水に1包を溶解して体重の10%飲水」の設計が等価になるよう調整します。設計が違う薬を“直で”入れると過量投与の危険があります。
3) 補助テクニック
指先やスプーンに1滴落として“自発的に舐める”練習
好物(安全な範囲)に“うすく”塗布して摂取を促す
ご家庭独自のコツ(熟練の飼い主さんに見られる)も安全であれば採用可能
4) 飼い主さんと鳥の関係を守る
投薬=怖い体験にしないため、短時間・中断可能・翌日リカバリー可能な方法を優先
投薬後は落ち着ける環境(静音・適温・安全な止まり木)でクールダウン
「飲めなかった日」を責めず、次に入る方法へ柔軟に切り替える
予防:つまずきを減らすコツと長期管理
設備と準備:明るさ・手元の安定・清潔な器具、動画での自己チェック
練習計画:体調が良い日にごく少量で成功体験→徐々に本量へ
体重・飲水ログ:毎日の「体重」「水の減り」「フンの状態」を一行で記録
嘔吐が出たら:その日は直接投薬を避ける選択肢を
多頭飼育:分離ストレスと投与精度のバランスを、獣医師と都度設計
受診の目安:咳・呼吸異常、体重急減、誤嚥疑い、極端な拒薬が続く時は早めにご相談を
よくある“やってはいけない”3例
飲めないのに直接投与を続ける
→ 顔が薬でぐちゃぐちゃ、体重減少につながることがあります。
投薬瓶やスポイト先端を口内に差し込む
→ 気管は下顎の下。誤嚥・咳のリスクが上がります。

強引な保定でトラウマ化
→ 放鳥時に出てこない、薬や手を怖がる等。関係の修復に長期を要します。
まとめ:方法は“合うかどうか”がすべて
鳥の投薬は、薬の種類だけでなく「方法の設計」が成功のカギです。
直接投与が最適な場面もありますが、飲水投与は「ストレスが少なく継続しやすい」現実的な選択肢。体格や性格、病状、飼い主さんのスキルに合わせて、最小ストレスで最大効果を目指しましょう。
オダガワ動物病院からのご案内
自宅投薬でお困りの際は、動画や投与記録をお持ちのうえご相談ください。体重・飲水量・行動の変化から、その子に合う投薬方法(直接/飲水/補助テクニック)を一緒に設計します。
処方設計(濃度・量・回数)は鳥種・体重・疾患により細かく調整します。飲水用原液の直接投与は厳禁です。
本コラムは一般的な情報提供であり、診断・治療に代わるものではありません。個別の判断は診察室で獣医師とご相談ください。












